Здоровый образ жизни в условиях мегаполиса
Всегда актуально
Мы поможем быть в курсе последний течений в сфере здорового образа жизни!
Распространенное мнение об "эпидемии" пищевой аллергии можно с полной уверенностью признать еще одним медицинским мифом XX столетия. Как показали исследования, на самом деле почти в 90% случаев этот диагноз оказывается ошибочным.
Практически каждый пятый человек (то есть 20% населения!) считает, что у него есть аллергия на те или иные пищевые продукты. Именно так он объясняет периодические головные боли, появление сыпи, кожный зуд и увеличение веса. Но, согласно статистическим данным, лишь 1% людей пищевая аллергия протекает в выраженной форме, и еще максимум в 2% случаев можно говорить о более или менее точном диагнозе. Следовательно, реальная распространенность этого заболевания ниже предполагаемой почти в 10 раз.
"Человек, приписывающий себе пищевую аллергию, только вредит своем здоровью, - заявила Сара Шенкер, диетолог из Британской ассоциации питания. - Отказываясь от одного или нескольких видов пищевых продуктов, он автоматически садится на крайне несбалансированную диету. А пытаясь получить профессиональную консультацию, "мнимый больной" чаще всего попадает в руки шарлатанов, назначающих ему все подряд. Результат очевиден."
По словам сотрудников университета Портсмута, особенно преуспели в таких фантазиях женщины. Проблема у слабого пола в значительной степени усугубляется тем, что дополнительные ограничения в питании устанавливаются диетами или определенными режимами питания. Все это приводит к тому, что большое число людей целиком отказывается от употребления определенных продуктов. Тем самым «аллергики» лишают себя многих необходимых организму полезных веществ, витаминов и микроэлементов. Особенно негативно сказываются такие ограничения на детях, которых родители лишают каких-то продуктов, полагая, что у них пищевая аллергия. По статистике же лишь один из таких 200 детей в действительности страдает непереносимостью определенного продукта.
Многие ошибочно думают, что пищевая аллергия и пищевая непереносимость – это одно и то же.
Пищевая аллергия проявляется, когда на продукт реагирует иммунная система организма. Это может привести к легким симптомам, таким как крапивница, рвота, диарея, чиханье и насморк, а также к более тяжелым, таким как отек губ, проблемы с глотанием, боль в груди и потеря сознания. Эти симптомы обычно приходят сразу после попадания в организм аллергена. Пищевая непереносимость инициируется пищеварительной системой. Типичные симптомы включают тошноту, вздутие живота, метеоризм и понос. Симптомы, как правило, приходят постепенно.
Структура пищевой непереносимости:
1. Пищевая аллергия
2. Ферментопатия (например, лактозная недостаточность)
3. Психогенные реакции на пищу
4. Псевдоаллергические реакции на пищу, вызванные:
гистамин-освобождающими факторами
пищевыми добавками
пищевыми продуктами, содержащими бикарбонаты или растительные пектины
лекарственными средствами
5. Заболевания желудочно-кишечного тракта
6. Неидентифицированные причины
Пункты, которые нужно уточнить при подозрении на аллергию:
1. какой продукт «подозревается» и, если их несколько, то составить список.
2. вызывает ли «подозреваемый» продукт определенные симптомы при каждом его употреблении, и как это зависит от его количества. Обычно, если выявляется, что иногда ребенок ест «подозреваемый» продукт без клинических проявлений, то, как правило, в дальнейшем устанавливается, что данный продукт не является триггером для развития заболевания. Наиболее ранним и типичным проявлением истинной пищевой аллергии является развитие орального аллергического синдрома (ОАС).
ОАС характеризуется появлением периорального дерматита, зудом в полости рта, онемением и/или чувством "распирания" языка, твердого и/или мягкого неба, отечностью слизистой полости рта после употребления "виновного" пищевого аллергена.
3. какой период времени необходим для возникновения симптомов после еды. Так, для IgE-опосредованных реакций характерно возникновение в течение нескольких минут – 1-2 часов после приёма пищи, тогда как в случае не-IgE-опосредованных реакций, как правило, симптомы проявляются в течение нескольких часов-суток после употребления соответствующего продукта.
4. обращают внимание на возможность развития клинических проявлений без употребления «подозреваемого» продукта
5. связь развития симптомов и необходимости присутствия других факторов (физические и/или психоэмоциональные нагрузки, приём лекарственных препаратов и т. Д
6. как длительно симптомы продолжаются после употребления продуктов.
Признаки истинной аллергии:
1. При истинной аллергии в семье пациента часто встречаются похожие заболевания. При ложной – чаще всего нет.
2. Истинная аллергия вызывается минимальным количеством раздражающего вещества. Для развития ложных реакций это количество должно быть весьма значительным.
3. При истинной аллергии практически нет прямой зависимости между выраженностью реакции и количеством вещества-аллергена. При псевдоаллергии клинические проявления будут тем ярче, чем большая доза вещества поступила.
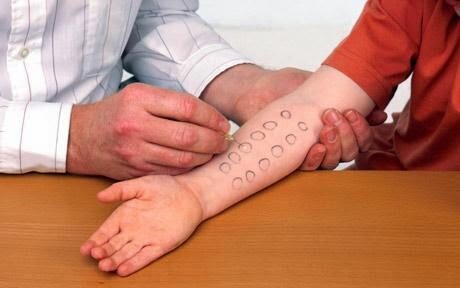
4. Кожный тест со специфическим аллергеном дает положительную реакцию при истинной аллергии и отрицательную – при ложной.
5. При истинной аллергии в крови повышается уровень иммуноглобулина Е, чего не наблюдается при ложной, вплоть до полного его отсутствия.
Особенности лабораторной диагностики:
1. Сложность. Разнообразие механизмов аллергии, непереносимости и гиперчувствительности к пищевым продуктам, отсутствие единых критериев диагностики определяет сложность и неоднозначность диагностики пищевой аллергии. На практике необходимо разделить псевдоаллергические и истинные аллергические реакции, которые требуют разного подхода.
2. Гипердиагностика. Очень характерной является гипердиагностика аллергии!! По опыту некоторых клиник, лишь у 40-60% аллергиков только тесты на определение IgE в крови могут помочь подобрать адекватную им диету. В остальных случаях требуются кожные пробы, пищевой дневник, элиминационная диета и индивидуальный подбор.
3. Неточность. Наличие специфических IgE к пищевым аллергенам, безусловно, является причиной развитие развернутой аллергической реакции. Однако нет прямой зависимости между концентрацией специфических IgE и вероятностью возникновения (и тяжестью) аллергической реакции. Это может выражаться в нескольких ситуациях: Латентная (скрытая) сенсибилизация обнаруживается у субъектов, не имеющих аллергических заболеваний. Например, 8,6% населения США имеют сенсибилизацию к аллергену арахиса, однако клинически значимую аллергию к арахису имеют только 0,4%.
С другой стороны есть ситуации, когда при незначительных титрах IgE мы наблюдаем клиническую реакцию на данный пищевой продукт. И этому есть ряд причин: во-первых, очень низкие уровни специфических IgE (ниже чувствительности используемого метода) могут являться значимыми у ряда больных, в частности с аллергией к белкам; особенно у детей раннего возраста.
4. Не все методы дианостики имеют практическую значимость.
На практике часто можно услышать рекомендации пройти тест на пищевую непереносимость (термин, подчеркивающий псевдоаллергический механизм), основанную на определении IgG общего или его подкласса IgG4. Однако ведущие аллергологи и аллергологические сообщества официально не рекомендуют проведение этих тестов как низковоспроизводимых и не имеющих клинической значимости. IgG и его подклассы вырабатываются у большинства людей, кто употреблял данные пищевые продукты, и их концентрация не помогает установить степень непереносимости пищевого агента. Методы диагностики, основанные на малоспецифичных реакциях лейкоцитов, тесты лейкопении и тромбоцитопении, торможения миграции лейкоцитов на данный момент не применяются. Коммерческий метод «гемокод» также не может быть применен для диагностики непереносимости. По данным независимой экспертизы он дает не более 50% согласующихся с объективными данными и другим обследованием результатов. Что естественно никаким методом быть признано не может.
Автор: врач Андрей Беловешкин
Будем на связи
© Академия ресурсов здоровья, 2016-2023
Индивидуальный предприниматель Чудова Ирина Владимировна, ИНН: 525703771563


авторизуйтесь